Le terapie immuno-mirate, dirette cioè contro specifici bersagli molecolari, rappresentano l’opzione terapeutica migliore nei pazienti con B-LLA in recidiva o refrattari alla chemioterapia.
Valutare l’espressione del recettore CD22 prima, durante e dopo il trattamento può migliorare le risposte cliniche.
________
La leucemia linfoblastica acuta di tipo B (B-LLA) è la forma di leucemia acuta più comune fra i bambini: circa l’80% delle diagnosi in età pediatrica può essere ricondotto a questo tipo di leucemia. Ma negli adulti, la B-LLA è invece una malattia rara e anche più difficile da trattare: dopo un periodo iniziale di remissione completa (CR), molti pazienti adulti sviluppano chemioresistenza e recidivano. Le terapie immuno-mirate, ovvero che utilizzano anticorpi diretti contro specifici bersagli molecolari espressi sulle cellule del tumore, rappresentano un potenziale strumento per trattare pazienti che non rispondono alla chemioterapia e per prevenire la malattia residua minima (MRD). In particolare, la terapia con Inotuzumab ozogamicin (InO) è indicata per il trattamento dei pazienti adulti con B-LLA recidivante o refrattaria che presentano precursori delle cellule B che esprimono il recettore CD-22 (CD-22 positivi).
L’80% dei pazienti con B-LLA trattati con InO può raggiungere uno stato di CR.
A spiegare le potenzialità e i margini di miglioramento di questo nuovo trattamento legato all’espressione di CD-22 è uno studio di revisione pubblicato nelle scorse settimane su Cancers.
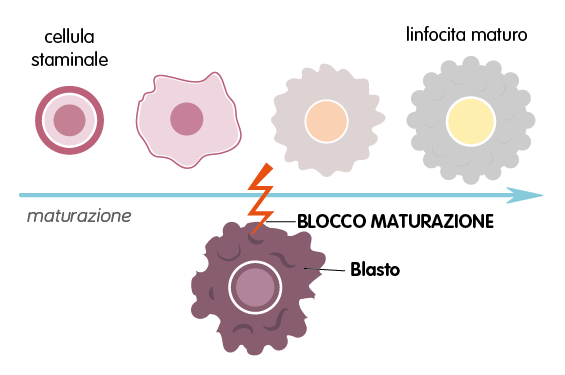 La leucemia linfoblastica acuta (LLA) è un tumore del sangue che determina la produzione incontrollata e l’accumulo di linfociti immaturi (i blasti) nel sangue, nel midollo osseo e in altri organi. ( Leggi la pillola relativa alla Leucemia Linfoblastica Acuta) Nel tipo B di LLA, la malattia colpisce i linfociti B, cellule del sistema immunitario che, una volta mature, sono deputate alla produzione di anticorpi. La B-LLA è una malattia estremamente eterogenea dal punto di vista molecolare e grazie a diversi biomarcatori genetici viene classificata in più sottotipi, con diverse prognosi e trattamenti. Il trattamento principale dei vari sottotipi di LLA è quello farmacologico. La chemioterapia è articolata in diverse fasi consecutive: induzione, consolidamento, re-induzione e mantenimento. L’induzione ha lo scopo di raggiungere la remissione completa eliminando le cellule tumorali dal sangue e dal midollo osseo. Importante è anche la valutazione della malattia minima residua, ovvero il numero di cellule leucemiche residue, dopo la fase di induzione e di consolidamento, nei pazienti in remissione completa. Le attuali terapie negli adulti con LLA delle cellule B di nuova diagnosi sono associate a tassi di remissione completa del 50-90%. Tuttavia, il 30–60% di questi pazienti alla fine recidiva e solo il 25–40% di loro raggiunge una sopravvivenza libera da malattia di tre anni o più. I regimi chemioterapici per i pazienti con B-ALL recidivante o refrattaria sono associati a tassi di CR che vanno dal 31% al 44%.
La leucemia linfoblastica acuta (LLA) è un tumore del sangue che determina la produzione incontrollata e l’accumulo di linfociti immaturi (i blasti) nel sangue, nel midollo osseo e in altri organi. ( Leggi la pillola relativa alla Leucemia Linfoblastica Acuta) Nel tipo B di LLA, la malattia colpisce i linfociti B, cellule del sistema immunitario che, una volta mature, sono deputate alla produzione di anticorpi. La B-LLA è una malattia estremamente eterogenea dal punto di vista molecolare e grazie a diversi biomarcatori genetici viene classificata in più sottotipi, con diverse prognosi e trattamenti. Il trattamento principale dei vari sottotipi di LLA è quello farmacologico. La chemioterapia è articolata in diverse fasi consecutive: induzione, consolidamento, re-induzione e mantenimento. L’induzione ha lo scopo di raggiungere la remissione completa eliminando le cellule tumorali dal sangue e dal midollo osseo. Importante è anche la valutazione della malattia minima residua, ovvero il numero di cellule leucemiche residue, dopo la fase di induzione e di consolidamento, nei pazienti in remissione completa. Le attuali terapie negli adulti con LLA delle cellule B di nuova diagnosi sono associate a tassi di remissione completa del 50-90%. Tuttavia, il 30–60% di questi pazienti alla fine recidiva e solo il 25–40% di loro raggiunge una sopravvivenza libera da malattia di tre anni o più. I regimi chemioterapici per i pazienti con B-ALL recidivante o refrattaria sono associati a tassi di CR che vanno dal 31% al 44%.
Il trattamento con Inotuzumab ozogamicin (InO) è stato approvato nel 2017 per l’uso in pazienti adulti con B-LLA, CD-22 positivi, in recidiva o refrattari ad altre terapie.
L’approvazione è avvenuta in seguito ai risultati positivi, sia in termini di efficacia che di sicurezza, ottenuti dallo studio Inovate. Anche i risultati più recenti dello studio, derivanti dal follow-up a più di due anni, hanno mostrato risultati migliori per i pazienti trattati con InO, con una sopravvivenza globale migliore rispetto ai pazienti che hanno ricevuto le terapie tradizionali. L’InO è un anticorpo coniugato con un chemioterapico, la calicheamicina, che in seguito al legame con il recettore CD22, viene internalizzato nella cellula tumorale e ne determina la morte. Ma affinché si dimostri efficace è necessario, innanzitutto, che i precursori delle cellule B del paziente affetto da LLA esprimano CD22:
“La proteina CD22 è espressa sulla superficie della maggior parte dei blasti di questi pazienti. Ѐ importante e interessante però valutare anche come cambia l’espressione del recettore CD22 nel tempo. Spesso, invece, questo recettore viene studiato solo all’inizio della diagnosi o prima di iniziare un ciclo di trattamento, ma poi quando i pazienti recidivano non sempre ne viene valutata nuovamente l’espressione. Può capitare, però, di osservare una minore espressione di CD22 in pazienti che all’inizio invece ne avevano un’alta espressione. O, addirittura, può non essere più presente CD22 sui blasti”, spiega il dott. Francesco Lanza, direttore del reparto di Ematologia dell’ospedale di Ravenna, tra gli autori dello studio. “Studiare l’espressione di CD22 può essere un modo per ottimizzare la terapia con Inotuzumab. Anche per la valutazione della MRD dei pazienti che sono stati sottoposti al trattamento può essere utile, perché se si ha un residuo di blasti ma questi non esprimono CD22 la terapia con Ino non serve”.
La CR e la MRD negativa sono alcuni tra i criteri che vengono considerati per decidere se un paziente è eleggibile al trapianto di cellule staminali allogenico (ovvero il donatore e il ricevente non sono la stessa persona) che, attualmente, è l’unica opzione curativa disponibile.
“Il trattamento immuno-mirato, diretto contro antigeni specifici associati alle cellule B, rappresenta al momento l’opzione terapeutica migliore quando il paziente è in recidiva o refrattario alla chemioterapia.
Permette di arrivare alla remissione completa nell’80% dei casi, e rappresenta un vantaggio rispetto alla terapia di salvataggio chemioterapica in termini di sopravvivenza. Ma senza trapianto, in genere, dopo 9-10 mesi i pazienti tendono a recidivare e i trattamenti vanno ripetuti”, continua il dott. Lanza. “Valutare l’espressione di CD22 nelle varie fasi della terapia e al termine del ciclo di trattamento può essere un modo per avere risultati clinici migliori”.



